Щитовидная железа (glandula thyroidea), являясь самой крупной по размерам железой внутренней секреции в организме человека, вырабатывает и накапливает йодсодержащие гормоны. Под их влиянием находятся все обменные реакции и множество процессов, определяющих запас и расход энергии в организме.
Строение органа
По форме напоминает подкову с вогнутостью, обращенной внутрь. Если она дополнена пирамидальной долей, то по форме похожа на трезубец, направленный вверх. От внешнего воздействия железа защищена кожей, подкожной клетчаткой, мышцами и фасцией шеи (fascia cervicalis).
Фасция шеи формирует соединительнотканную капсулу (capsula thyroidea), которая некрепко смыкается с фиброзной капсулой (capsula fibrosa) и фиксирует железу к близлежащим мышцам. Наружная поверхность капсулы вплотную срослась с гортанью и с трахеей, с глоткой и пищеводом — соединение неплотное. Сверху ее (боковые доли) ограничивает щитовидный хрящ, снизу - 5-6 кольца трахеи.
Железу составляют две неравные по величине боковые доли: правая (lobus dexter) и левая (lobus sinister), которые соединяет перешеек (isthmus glandulae thiroidea), иногда эта полоска ткани отсутствует.Кроме перечисленных основных структурных звеньев у данной железы есть еще одна, встречающаяся нерегулярно, доля, называемая пирамидальной (lobus pyramidalis), которая отходит или от перешейка, или от боковой доли — чаще от левой и реже от правой. Эта дополнительная часть напоминает узкий язычок и направлена вверх, иногда своим кончиком может доставать тело подъязычной кости.
Щитовидная железа находится внутри фиброзной капсулы. Слой, заключенный между соединительнотканными оболочками данного органа, заполнен рыхлой тканью, переплетенной артериями и венами органа. Фиброзная капсула имеет вид тонкой фиброзной пластинки (неотделимой от паренхимы железы), которая направляет отростки в тело и дробит её на нечеткие единичные дольки (lobuli).
В теле органа из богатых сосудами и нервами тонких соединительнотканных прослоек сформирована опорная ткань — строма (stroma). Прослойки содержат С-клетки (парафолликулярные) и В-клетки (клетки Ашкинази), а петли прослоек — А-клетки (фолликулярные).
Рост щитовидки реализуется благодаря образованию фолликулов. Тело щитовидной железы (паренхима) составляют два типа клеток. Первый - это фолликулы (или тиреоциты) в форме овала, полость которых заполнена коллоидом (основная часть этой массы — йодсодержащий белок) они подготовлены для производства гормонов Т3 и Т4, содержащих молекулы йода. Стенки фолликул образует однослойный эпителий, стелющийся по базальной мембране. Второй тип клеток — особые парафолликулярные или С-клетки, предназначенные для секреции гормона кальцитонина.
Тело щитовидной железы (паренхима) составляют два типа клеток. Первый - это фолликулы (или тиреоциты) в форме овала, полость которых заполнена коллоидом (основная часть этой массы — йодсодержащий белок) они подготовлены для производства гормонов Т3 и Т4, содержащих молекулы йода. Стенки фолликул образует однослойный эпителий, стелющийся по базальной мембране. Второй тип клеток — особые парафолликулярные или С-клетки, предназначенные для секреции гормона кальцитонина.
Расположение
Щитовидная железа размещена в передней области шеи под «адамовым яблоком» и прижимается к нижним отделам гортани и верхнему отделу трахеи, обхватывая ее слева и справа. Угловые точки верхней границы обеих долей (lobi dexter et sinister) почти достигают верхнего края щитовидного хряща гортани, а нижние точки — V-VI трахейных хрящей. Боковые доли сзади находятся в соприкосновении с сосудисто-нервными пучками шеи.
Форма и размеры долей предрасположены к значительным колебаниям. Для женщин характерен больший размер, чем для мужчин. У беременных женщин размеры железы больше по сравнению с небеременными.
Перешеек у органа покрывает почти всегда II-ой или III-ий трахейные хрящи. Но наблюдается и другая картина, когда он расположен на высоте I-го трахейного кольца. Размеры обеих долей по сравнению с размерами перешейка намного больше; перешеек бывает очень узким, иногда его нет и правая и левая доли соединены друг с другом соединительнотканной перемычкой.
Важно! По анатомическому строению щитовидка является непарным органом.
 Отличительной чертой щитовидной железы является существование плотно обвивающих ее сосудов. Такая густая сеть кровеносных сосудов способствует непрерывной подаче гормонов в кровь. Вследствие этого процесса орган активно отзывается на сигналы гипофиза и меняет выработку гормонов в данный момент под нужды организма.
Отличительной чертой щитовидной железы является существование плотно обвивающих ее сосудов. Такая густая сеть кровеносных сосудов способствует непрерывной подаче гормонов в кровь. Вследствие этого процесса орган активно отзывается на сигналы гипофиза и меняет выработку гормонов в данный момент под нужды организма.
Нормальная деятельность или патологические изменения щитовидной железы определяются при сканировании аппаратом УЗИ.
Здоровая ЩЖ без отклонений имеет:
- четкие контуры щитовидки;
- однородная структура ткани;
- на фоне сосудов и мышц у железы значительно светлый фон;
- не выявляются узлы выше 3 мл;
- структура лимфоузлов шеи четкая.
Размеры щитовидной железы и вес в зависимости от пола и возраста
Среднестатистические значения нормы массы ЩЖ (в граммах):
- у взрослого индивида = 11,5 — 25
- у родившегося ребенка = 2 — 3, 5
Боковым долям ЩЖ соответствуют размеры в интервале (в сантиметрах):
- длина 2 — 4,
- ширина 1 — 2,
- толщина 1, 3 — 2, 2.
Нормальные размеры щитовидной железы — какие?
Норма для каждой индивидуальной персоны диктуется особенностями организма, его весовой категории и возрастом. Полученные при исследованию пациента размеры ЩЖ могут не совпадать с принятыми стандартами. Информация о средних размерах органа представлена в таблицах.
Таблица 1. Норма у взрослых в зависимости от возраста и массы тела
Таблица 2. Норма у мужчин и женщин в зависимости от пола и возраста

Какова основная функция щитовидной железы?
Предопределены ее гормонами, которые определяют ход многих процессов в организме. Краткий перечень:
- активная стабилизация тонуса скелетной мускулатуры,
- поддерживается уровень давления крови,
- осуществляется обмен витаминов,
- регуляция иммунной системы — образование и активность Т-клеток иммунитета,
- управление процессом кроветворения — тироксин участвует.
Снижение количества гормонов замедляет обменные и регенеративные процессы и ускоряет процесс старения организма. При признаках нарушения функции этого важно органа определяют тиреотропный гормон (ТТГ), регулирующий ее деятельность.
Щитовидная железа (gl. thyroidea) - непарный орган, имеющий массу от 40 до 50 г. Железа делится на парные доли (lobi dexter et sinister), соединенные перешейком (isthmus) (рис. 348). От середины перешейка в 35% случаев отходит вверх тонкая доля (lobus pyramidalis), достигающая иногда подъязычной кости. Паренхима железы состоит из фолликулов, образованных кубическим и призматическим эпителием. Фолликулы заполнены коллоидом, содержащим гормон дийодтироксин. Они объединены в дольки, которые окутаны соединительнотканными волокнами, содержащими кровеносные, лимфатические сосуды и нервы. Междольковая соединительная ткань соединяется с фиброзной капсулой щитовидной железы.
348. Щитовидная железа (по Р. Д. Синельникову).
1 - os hyoideum;
2 - m. thyrohyoideus;
3 - m. cricothyroideus;
4 - lobus sinister glandulae thyroideae;
5 - isthmus glandulae thyroideae.
Железа находится в одноименной области шеи. Перешеек располагается на уровне II, III и IV трахеальных полуколец, боковые доли прикрывают пластинки щитовидного хряща. Нижний край боковых долей достигает V-VI трахеальных полуколец, верхний край - середины щитовидного хряща. Сзади боковые доли соприкасаются с сосудисто-нервными пучками шеи (a. carotis communis, vv. jugulares internae, nn. vagi, nn. laryngei recurrentes). Спереди железа покрыта кожей, подкожной клетчаткой, мышцами ниже подъязычной кости и собственной фасцией шеи. Последняя формирует соединительнотканную капсулу (capsula thyroidea), соединенную весьма непрочно с фиброзной капсулой (capsula fibrosa). В рыхлой ткани между соединительнотканными оболочками железы залегают сплетения артерий и вен железы. Соединительнотканная капсула плотно сращена с трахеей и гортанью и рыхло - с глоткой и пищеводом.
Функция. Гормон железы дийодтирозин усиливает обмен веществ, что выражается в повышении окислительных процессов и увеличении теплообразования, стимулирует восстановление тканей и ускоряет развитие костной ткани. При избыточном содержании его возникает повышенная возбудимость нервной системы, увеличивается число сердечных сокращений и усиливается потливость (рис. 349). Наоборот, при ослаблении функции железы наступают ожирение, задержка жидкости в тканях, понижается температура тела и замедляется сердечная деятельность. Особенно значительные изменения наступают у растущего организма при избыточном или недостаточном содержании гормона щитовидной железы. Например, при недостатке дийодтирозина развивается кретинизм, что выражается в апатии, вялости, сонливости, ожирении, отставании в умственном развитии (рис. 350).

349. Первичный токсический зоб. Базедова болезнь (по В. Г. Баранову).

350. Мужчина 20 лет с сильно развитыми признаками гипотиреоидизма, начавшегося в ранней юности (по Grollman).
Возрастные особенности. Масса щитовидной железы у новорожденного колеблется от 1 до 5 г. До периода полового созревания железа растет очень медленно, а затем к 18-20 годам увеличивается до 30 г. Увеличение железы происходит за счет роста фолликулов и содержания в них коллоида. У новорожденных и детей щитовидная железа находится на 1-2 трахеальных кольца выше и больше соприкасается с пищеводом (рис. 351). У пожилых часть пузырьков атрофируется и на их месте развивается соединительная ткань.

351. Схематическое изображение отношения щитовидной железы к трахее и пищеводу у новорожденного (А) и взрослого (Б). Поперечный срез на уровне перешейка щитовидной железы (по Андронеску).
1 - пищевод; 2 - трахея; 3 - щитовидная железа.
Эмбриогенез. Железа развивается из двух зачатков. В конце 4-й недели эмбрионального периода возникает выпячивание дна глотки между I и II парами жаберных карманов, затем на 7-й неделе зачаток отшнуровывается, оставляя в корне языка for. cecum. Одновременно из эпителия IV жаберных карманов возникает второй зачаток, который срастается с зачатками I и II жаберных карманов.
Аномалии развития. При слиянии правых и левых зачатков формируется железа, лишенная долей, или, наоборот, у железы иногда отсутствует перешеек и доли представляют самостоятельные образования. Встречается одиночный длинный или даже двойной processus pyramidalis. Также встречаются добавочные щитовидные железы.
Топографически щитовидная железа может располагаться ниже VI трахеального полукольца или даже опускается в грудную полость до места разделения трахеи на бронхи.
Филогенез. Щитовидная железа в виде органа встречается только у позвоночных. У низших хордовых на вентральной поверхности глотки имеется поджаберный железистый желобок - эндосталь, по которому вытекает в просвет глотки слизь, содержащая йод. Слизь обволакивает пищевые частицы и проникает в желудок, где йод слизи усваивается организмом. Такой путь концентрации микроэлементов возможен только у водных животных, которые обитают в морской воде, содержащей много йода. Переход к жизни в пресной воде, где имеются лишь следы йода, вызвал более экономное его использование организмом, что привело к накоплению йода в фолликулах специального органа. Тиреоглобулин стал расщепляться не в пищеварительном канале, как это было у предков, а в фолликулах щитовидной железы. В этом случае тироксин и трийодтиронин поступают в кровь, что привело к редукции протоков и железа превратилась из органа внешней секреции в эндокринный орган.
Селяхии, костистые рыбы имеют одну железу, у двудышащих рыб, амфибий и птиц железа парная. У рыб и амфибий железа лежит в области подъязычного аппарата, а у птиц - вокруг бронхов. У млекопитающих железа сращена в двухлопастный орган, расположенный на шее.




Щитовидная железа, glandula thyroidea (рис. 1-4), - непарная, самая крупная из желез внутренней секреции. Располагается в переднем отделе шеи, сбоку и спереди от гортани и трахеи, как бы охватывая их. Железа имеет форму подковы с вогнутостью, обращенной кзади, и состоит из двух неодинаковых по величине боковых долей: правой доли, lobus dexter, и левой доли, lobus sinister, и соединяющего обе доли непарного перешейка щитовидной железы, isthmus glandulae thiroidea. Перешеек может отсутствовать, и тогда обе доли неплотно прилегают одна к другой.
Иногда встречаются добавочные щитовидные железы, glandulae thiroideae accessoriae, сходные по своему строению со щитовидной железой, но либо не связанные с ней, либо соединенные с ней небольшим тонким тяжем.
Часто (в трети или половине случаев) от перешейка или от левой доли, на границе ее с перешейком, направляется вверх пирамидальная доля, lobus pyramidales, которая может доходить до верхней щитовидной вырезки гортани или тела подъязычной кости.
Щитовидная железа покрыта снаружи фиброзной капсулой, capsula fibrosa. Капсула представляет собой тонкую фиброзную пластинку, которая, срастаясь с паренхимой железы, посылает отростки в толщу органа и делит железу на отдельные дольки, lobuli. В толще самой железы тонкие соединительнотканные прослойки, богатые сосудами и нервами, образуют опорную ткань щитовидной железы - строму, stroma. В прослойке располагаются С-клетки и В-клетки. В петлях прослойки залегают фолликулы щитовидной железы, folliculae glandulae thyroideae [показать] .

Гистологическое строение
Фолликулы щитовидной железы - фолликулярные эндокриноциты (endocrinocytus follicularis)- тироциты - это замкнутые шаровидные или слегка вытянутые пузыревидные образования различных размеров с полостью внутри, не имеющие выводных протоков. Являются структурно-функциональными единицами (аденомерами) щитовидной железы (рис.5).
Стенка тироцита представлена монослоем железистых клеток (А-клетки), расположенных на базальной мембране. На апикальной поверхности тироцитов, обращенной к просвету фолликула, имеются микроворсинки. Соседние клетки в выстилке фолликулов тесно связаны между собой многочисленными десмосомами и хорошо развитыми терминальными пластинками. Кроме того, по мере возрастания тироидной активности на боковых поверхностях тироцитов возникают пальцевидные выступы (интердигитации), входящие в соответствующие вдавления боковой поверхности соседних клеток.
Органеллы тироцита участвуют в белковом синтезе. Белковые продукты, синтезируемые тироцитами, выделяются в полость фолликула, где завершается образование йодированных тирозинов (моно- и дийодтирозин) и тиронинов (моно-, ди-, трийодтиронин и тироксин) - аминокислот, входящих в состав крупной и сложной молекулы тироглобулина). Установлено, что в коллоиде находится примерно 95% йода, обнаруженного в щитовидной железе.
- При умеренной функциональной активности щитовидной железы (ее нормофункции) тироциты имеют кубическую форму и шаровидные ядра. Коллоид, секретируемый ими (фолликулярный коллоид), заполняет в виде гомогенной вязкой жидкости просвет фолликула.
- В состоянии повышенной функции щитовидной железы (например, при тиротоксикозе) тироциты фолликулов набухают и изменяют свою форму на цилиндрическую, призматическую или за счет образования стенкой фолликула многочисленных ветвистых складок - звездчатую, количество и размеры микроворсинок возрастают. Интрафолликулярный коллоид при этом становится более жидким и пронизывается многочисленными ресорбционными вакуолями.
- В условиях гипофункции щитовидной железы (гипотиреоз) высота тироцитов уменьшается, фолликулы уплощаются, а их ядра вытягиваются параллельно поверхности фолликула. Коллоид при этом уплотняется.

В соединительнотканных прослойках, оплетающих фолликулы, обнаруживаются парафолликулярные эндокриноциты (endocrinocytus parafollicularis), или кальцитониноциты (С-клетки). Также С-клетки локализуются в стенке фолликулов, залегая между основаниями соседних тироцитов, но не достигают своей верхушкой просвета фолликула (интраэпителиальная локализация парафолликулярных клеток) (рис.7.). По размерам парафолликулярные клетки крупнее тироцитов, имеют округлую, иногда угловатую форму. В отличие от тироцитов парафолликулярные клетки не поглощают йод, но совмещают образование нейроаминов (норадреналина и серотонина) путем декарбоксилирования тирозина и 5-гидрокситриптофана (ароматических аминокислот - предшественников указанных нейроаминов) с биосинтезом белковых (олигопептидных) гормонов - тирокальцитонина и соматостатина.
Секреторные гранулы, густо заполняющие цитоплазму парафолликулярных клеток, обнаруживают сильную осмиофилию и аргирофилию. Парафолликулярные клетки, содержащие мелкие, сильно осмиофильные гранулы, вырабатывают тирокальцитонин; содержащие более крупные, но слабо осмиофильные гранулы - продуцируют соматостатин.
Кроме того, в межфолликулярных соединительнотканных прослойках имеются В-клетки (клетки Ашкинази-Гюртля, оксифильные клетки), относящиеся к АПУД-системе; всегда встречаются лимфоциты и плазматические клетки, а также тканевые базофилы.
Фиброзную капсулу покрывает наружная капсула щитовидной железы, представляющая собой производное фасции шеи. Своими соединительнотканными пучками наружная капсула фиксирует щитовидную железу к соседним органам: перстневидному хрящу, трахее, к грудино-подъязычной и грудино-щитовидной мышцам; часть этих пучков (наиболее плотные) образуют своего рода связки, идущие от железы к близлежащим органам.
Наиболее хорошо выражены три пучка: средняя связка щитовидной железы, фиксирующая капсулу в области перешейка к передней поверхности перстневидного хряща, и две, правая и левая, латеральные связки щитовидной железы, фиксирующие капсулу в области нижнемедиальных участков обеих боковых долей к латеральным поверхностям перстневидного хряща и ближайших к нему хрящевых колец трахеи.
Между наружной и внутренней капсулами находится щелевидное пространство, выполненное рыхлой жировой клетчаткой. В нем залегают внеорганные сосуды щитовидной железы, лимфатические узлы и паращитовидные железы.
Переднебоковые поверхности щитовидной железы покрыты грудино-подъязычными и грудино-щитовидными мышцами, а также верхними брюшками лопаточно-подъязычных мышц.
В месте перехода переднебоковых поверхностей в заднемедиальные щитовидная железа прилегает к сосудисто-нервному пучку шеи (общая сонная артерия, внутренняя яремная вена, блуждающий нерв). Кроме того, у заднемедиальной поверхности проходит возвратный гортанный нерв, здесь же располагаются трахеальные лимфатические узлы.
Нижние отделы обеих, правой и левой, долей достигают 5-6-го кольца трахеи (подробно: Половые особенности топографии и морфометрических характеристик щитовидной железы у человека). Заднемедиальные поверхности железы прилегают к боковым поверхностях трахеи, глотки и пищевода, а вверху - к перстневидному и щитовидному хрящам. Перешеек железы располагается на уровне 1-3-го или 2-4-го кольца трахеи. Его средний отдел покрыт только сращенными предтрахеальной и поверхностной пластинками шейной фасции и кожей.
Масса железы подвержена индивидуальным колебаниям и составляет от 30 до 60 г. У взрослого продольный размер одной доли щитовидной железы достигает 6 см, поперечный - 4 см, толщина - до 2 см.
Железа увеличивается в период полового созревания. Размеры ее могут меняться в зависимости от степени кровенаполнения; к старости в железе развивается соединительная ткань и ее размеры уменьшаются.
вырабатывает гормоны тироксин, трийодтиронин, соматостатин и тирокальцитонин, которые регулируют обмен веществ (кальция и фосфора) в организме, увеличивая теплообмен и усиливая окислительные процессы, принимают участие в костеобразовании. В тканях железы происходит накопление йода, используемого для синтеза йодированных гормонов. Ежедневная потребность йода взрослого человека для железы составляет около 100-150 мкг. [показать] . 
В щитовидной железе синтезируются нейодированные гормоны - тирокальцитонин и соматостатин и йодированные гормоны - тироксин и трийодтиронин. Йодированные гормоны - йодированные производные тирозина, - объединены общим названием йодтиронины. К ним относят:
- 3,5,3"- трийодтиронин (Т3)
- 3,5,3",5"- тетрайодтиронин (Т4), или тироксин (рис.)
Йодированные гормоны синтезируются и депонируются в коллоиде фолликулов щитовидной железы как часть белковой молекулы тиреоглобулина, который затем гидролизуется с освобождением йодтиронинов (причем Т4 в 10-20 раз больше, чем Т3). Главные продукты, секретируемые щитовидной железой в системный кровоток, - тироксин (Т4), затем в убывающем количестве - трийодтиронин (Т3) и реверсивный трийодтиронин (рТ3). Кроме того, при нормальных условиях, в системный кровоток попадает незначительное количество тиреоглобулина.
Трийодтиронин (Т3) и реверсивный трийодтиронин (рТ3) дополнительно и преимущественно вырабатываются экстратиреоидными тканями в процессе последовательного дейодирования Т4. Определение изменений их концентраций может иметь определенную диагностическую ценность.
Щитовидная железа богата артериальными, венозными и лимфатическими сосудами. Собственные ее артерии, кровоснабжая паренхиму железы, анастомозируют с сосудами соседних органов. Венозная кровь оттекает в широкое венозное сплетение, расположенное под капсулой, наиболее развитое в области перешейка и передней поверхности трахеи.
Кровоснабжение: a. thyroidea superior от a. carotis externa, a. thyroidea inferior от truncus thyrocervicalis - ветви a. subclavia, иногда a. thyroidea ima от truncus brachioce-phalicus или arcus aortae (реже от a. carotis communis или a. subclavia). Щитовидная железа обильно снабжается кровью. За единицу времени через щитовидную железу проходит приблизительно столько же крови, как через почки, причем интенсивность кровоснабжения увеличивается при усилении функциональной активности щитовидной железы.
Венозная кровь оттекает по no vv. thyroideae superiores, dextra et sinistra (впадают в vv. jugulares internae или в vv. faciales), vv. thyroideae inferiores, dextra et sinistra (впадают в vv. brachiocephalica), vv. thyroidea mediae (могут впадать в v. brachiocephalica sinistra или в v. thyroidea inferior).
Щитовидная железа имеет богато развернутую лимфатическую систему . Внутриорганная часть лимфатической системы представлена объемным сплетением лимфатических капилляров, внутриорганных лимфатических сосудов и небольших лакунообразных полостей. Лимфатические капилляры пронизывают все соединительнотканные прослойки органа. Отводящие лимфатические сосуды следуют по ходу артерий и впадают в передние глубокие шейные (щитовидные и паратрахеальные) и средостенные (передние) лимфатические узлы.
Регионарными лимфатическими узлами щитовидной железы являются группы узлов верхнего, нижнего и промежуточного фрагментов шеи.
- К верхнему относятся верхние глубокие шейные (на уровне верхней щитовидной артерии), предгортанные (по ходу верхней щитовидной артерии) и лимфатические узлы по ходу грудино-ключично-сосцевидной артерии.
- В пределах нижнего фрагмента шеи региональными лимфатическими узлами щитовидной железы являются верхние глубокие шейные, лежащие на уровне начала нижней щитовидной артерии (основная группа), и околотрахеальные лимфатические узлы по ходу поперечной артерии шеи. Сюда же относится группа верхних передних средостенных узлов.
- В пределах промежуточного фрагмента шеи регионарными лимфатическими узлами щитовидной железы являются глубокие шейные узлы, расположенные на середине расстояния между корнями верхней и нижней щитовидных артерий.
- Глубокие шейные лимфатические узлы располагаются вдоль внутренней яремной вены на всем ее протяжении.
Иннервация: Щитовидная железа богата симпатическими и парасимпатическими нервными волокнами. Cимпатическая иннервация железы осуществляется нервами от шейных узлов симпатических стволов, участвующие в образовании сплетений вокруг сосудов, подходящих к железе; парасимпатическая - от блуждающих нервов (nn. laryngei superiores - rr. externi, im. laryngei recurrentes). Однако несмотря на богатую иннервацию влияние прямых нервных импульсов на деятельность фолликулов невелико и значительно перекрывается гуморальными эффектами тиротропина. Тем не менее раздражение шейных симпатических ганглиев или воздействие адренергическими веществами вызывает хотя и слабое, но достоверное усиление образования и отдачи йодированных тироидных гормонов, несмотря на то, что в данных условиях наступает сужение кровеносных сосудов и уменьшение тока крови через щитовидную железу. Парасимпатическим импульсам принадлежат, наоборот, угнетающие эффекты.
Регенерация: Паренхима щитовидной железы отличается повышенной способностью к пролиферации. Источником роста тироидной паренхимы оказывается эпителий фолликулов. Деление тироцитов приводит к увеличению площади фолликула, вследствие чего в нем возникают складки, выступы и сосочки, вдающиеся в полость фолликулов (интрафолликулярная регенерация).
Размножение клеток может привести также к появлению эпителиальных почек, оттесняющих базальную мембрану кнаружи, в межфолликулярное пространство. С течением времени в пролиферирующих тироцитах этих почек возобновляется биосинтез тироглобулина, что приводит к дифференцировке островков в микрофолликулы. Микрофолликулы в результате продолжающегося синтеза и накопления коллоида в их полостях увеличиваются в размерах и становится такими же, как материнские (экстрафолликулярная регенерация). Парафолликулярные клетки в фолликулогенезе участия не принимают.
Эмбриональное развитие
Зачаток щитовидной железы возникает у зародыша человека на 3-4-й неделе внутриутробного периода как выпячивание стенки глотки между первой и второй парами жаберных карманов. Это выпячивание растет вдоль глоточной кишки в виде эпителиального тяжа. На уровне III-IV пар жаберных карманов этот тяж раздваивается, давая начало формирующимся правой и левой долям щитовидной железы. Начальный эпителиальный тяж (ductus thyreoglossus), соответствующий выводному протоку, атрофируется и от него сохраняются только перешеек, связывающий у человека обе доли щитовидной железы, и проксимальная часть в виде ямки (foramen coecum) в корне языка. У большинства других млекопитающих атрофируется также дистальный конец эпителиального тяжа, поэтому перешеек не развивается и обе доли щитовидной железы обособляются. Зачатки долей быстро разрастаются, образуя рыхлые сети ветвящихся эпителиальных трабекул; из них формируются фолликулы, в промежутки между которыми врастает мезенхима с кровеносными сосудами и нервами. Кроме того, у человека и млекопитающих имеются нейроэндокринные парафолликулярные клетки, берущие начало от нейробластов.
Секреторный цикл фолликулов


В секреторном цикле фолликулов различают две фазы: фазу продукции и фазу выведения гормонов.
Фаза продукции , которой начинается секреторный цикл тироцитов, включает ряд этапов (рис.6):
- Йодинация (захват йодида).
Йод, поступающий с пищей в виде йодида, всасывается в кишечнике и попадает в кровь. Из артериальной крови йодиды через базальную мембрану экстрагируется тироцитами в виде иона йода и поступают в щитовидную железу, где под влиянием фермента пероксидазы ион йода окисляется в атомарный йод (I), который в дальнейшем будет включаться в молекулу гормона. Этот процесс совершается на апикальной поверхности тироцита и его микроворсинок, т.е. на границе с полостью фолликула.
Через базальную мембрану также поглощаются исходные вещества будущего секрета - аминокислоты, в том числе тирозин, некоторые углеводы и вода. В эндоплазматической сети тироцита происходит формирование молекулы тироглобулина. Образующиеся соединения постепенно перемещаются в зону комплекса Гольджи, где к полипептидной основе присоединяются углеводные компоненты и происходит формирование везикул, содержащих тироглобулин. Затем они смещаются к апикальной мембране тироцита, где их содержимое путем экзоцитоза поступает в полость фолликула.
- Йодизация.
На апикальной мембране тироцита к тирозину, входящему в состав основы молекулы тиреоглобулина включается атом йода и образуется монойодтирозин (МИТ); включение второго атома йода в молекулу тиреоглобулина приводит к образованию дийодтирозина (ДИТ). Процесс происходит в присутствии пероксидазы щитовидной железы.
- Конденсация.
Под влиянием фермента пероксидазы и тиротропного гормона гипофиза йодированные тирозины (моно- и дийодтирозин) конденсируются в тиронины: монойодтиронин и дийодтиронин. Соединяясь попарно дийодтиронин образует тетрайодтиронин (левотироксин, L-тироксин, Т4). Конденсация монойодтиронина и дийодтиронина образует трийодтиронин (лиотиронин, L-трийодтиронин, Т3). Трийодтиронин значительно активнее тироксина. В щитовидной железе трийодтиронина образуется 20%.
Кроме того, под влиянием фермента (дейодиназы) на периферии (преимущественно в печени, почках, гипофизе) путем конверсии тироксина образуется остальные 80% трийодтиронина. Также образуются обратный (реверсивный) трийодтиронин - рТ3, дийодтиронин и другие неактивные либо низкоактивные йодсодержащие метаболиты.
- Депонирование.
Щитовидная железа - одна из немногих желез внутренней секреции, имеющая депо гормонов, представленное фолликулярным коллоидом, в котором депонированы гормоны щитовидной железы, входящие в состав тиреоглобулина.
В нормальных условиях щитовидная железа содержит 200 мкг/г тироксина (Т4) и 15 мкг/г трийодтиронина (Т3). Ежедневная секреция щитовидной железой Т4 составляет 90 мкг, что в 10-20 раз больше, чем секреция Т3.
Фаза выведения (секреция тиреоидных гормонов в кровь) под действием ТТГ (тиреотропного гормона гипофиза) начинается с захвата тироцитом коллоида, содержащего тироглобулин, путем фагоцитоза (рис.6, 9). Фагоцитированные фрагменты коллоида, попавшие внутрь тироцита, с помощью лизосомального аппарата подвергаются протеолизу и из молекул фагоцитированного тироглобулина высвобождаются йодтирозины и йодтиронины. Йодтирозины в цитоплазме тироцитов распадаются, а освобождающийся йод реутилизируется в последующем гормоногенезе. Йодтиронины же выделяются через базальную мембрану тироцита в ток крови или лимфы. Фагоцитоз коллоида продолжается всего несколько часов.
Таблица 1. Количественные показатели, характеризующие секрецию и метаболизм гормонов щитовидной железы |
||||
| Показатели | Тироксин (Т4) | Трийодтиронин (Т3) | ||
| Дневная секреция | 90 мкг | 9 мкг | ||
| Дневной оборот | 90 мкг | 35 мкг | ||
| Дневная Т4-Т3 конверсия | - | 26 мкг | ||
| Часть, связанная с белками плазмы крови: | ||||
| с ТСГ | 60% | 90% | ||
| с ТСПА | 30% | 10% | ||
| с ТСА | 10% | - | ||
| Часть, несвязанная с белками плазмы крови (свободная) | =0,03% (9,0-25,0 моль/л) | =0,3% (4,0-8,0 моль/л) |
||
| Период биологического полураспада | 190 часов | 19 часов | ||
| Относит. биологическое действие | 1 | 10 | ||
Секреция тироидных гормонов зависит от степени и продолжительнести активации щитовидной железы. Если эта активация сильна (например, когда она вызвана избытком ТТГ), но кратковременная, тироциты приобретают все признаки, свидетельствующие об их интенсивной фагоцитарной активности. Они набухают, значительно возрастают их объем и высота. На апикальной поверхности наряду с увеличением числа и размеров микроворсинок появляются псевдоподии.
При умеренной, но длительно сохраняющейся активности щитовидной железы, образования апикальных псевдоподий и фагоцитирования ими коллоида не наступает, а происходит протеолиз тироглобулина в полости фолликула и пиноцитоз (макроэндоцитоз) продуктов расщепления цитоплазмой тироцитов.
При недостатке йода или при повышенной потребности в гормонах щитовидной железы увеличивается образование активного Т3 за счет периферической конверсии Т4 под влиянием ферментов - дейодиназ.
Транспорт и метаболизм йодтиронинов
В крови Т3 и Т4 переносятся к тканям-мишеням в связанном состоянии с белками плазмы крови: тироксинсвязывающим глобулином (ТСГ), преальбумином (ТСПА) и альбумином (табл. 1). Только 0,03% Т4 и 0,3% Т3 находятся в крови в свободной форме.
Биологическая активность йодтиронинов обусловлена несвязанной (свободной) фракцией. Т3 - основная биологически активная форма йодтиронинов; его сродство к рецептору клеток-мишеней в 10 раз выше, чем у Т4. В периферических тканях в результате дейодирования части Т4 по пятому углеродному атому образуется так называемая "реверсивная" форма Т3, которая почти полностью лишена биологической активности.
В клетках-мишенях тироидные гормоны связываются со специфическими рецепторами на клеточной мембране, сродство которых к Т3 выше, чем к Т4 в 10 раз, и образуют гормон-рецепторные комплексы, проникающие внутрь клетки, которые взамодействуют с ядерной ДНК и изменяют скорость транскрипции мРНК, влияя тем самым на синтез специфических белков.
Период полувыведения (Т1/2) Т4 в плазме в 4-5 раз больше, чем Т3. Для Т4 этот период составляет около 7 дней, а для Т3 - 1-1,5 дня.
Метаболизм тироидных гормонов осуществляется путем дейодирования, а также ферментативной трансформации: дезаминирования, образования соединений с серной и глюкуроновой кислотой и т.д., с последующим выведением через почки и желудочно-кишечный тракт.
Значение гормонов щитовидной железы
Тироидные гормоны имеют огромное физиологическое значение и влияют на все виды обмена веществ: обмен углеводов, белков, жиров и витаминов. Их влияние дозозависимо [показать] .
- в периоды внутриутробного развития и новорожденности
- определяют морфологическое и функциональное развитие мозга и организма в целом; дефицит гормонов щитовидной железы у матери при беременности приводит к недоразвитию мозга у плода, что вызывает повышенный риск возникновения кретинизма у ребенка; дефицит гормонов в раннем возрасте приводит к развитию различных заболеваний, задержке роста, патологии костной ткани
- в более зрелом возрасте
- влияют на активность метаболических процессов. Метаболические эффекты йодтиронинов относят в основном к энергетическому метаболизму, что проявляется в повышении поглощения клетками кислорода (особенно в сердце, печени, почках, мышцах, коже и других органах, кроме мозга, РЭС и гонад). Снижение в крови концентрации гормонов щитовидной железы приводит к понижению скорости метаболических процессов, а их повышение может повышать основной обмен почти вдвое по сранению с нормой
- оказывают калоригенный эффект: участвуют в формировании ответной реакции на охлаждение увеличением теплопродукции, повышая чувствительность симпатической нервной системы к норадреналину и стимулируя секрецию норадреналина. В разных клетках Т3 стимулирует работу Nа+,К+-АТФ-азы, на что затрачивается значительная часть энергии, утилизируемой клеткой.
- в физиологических концентрациях обладают выраженным анаболическим действием (ускоряют белковый синтез), стимулируют процессы роста и клеточной дифференцировки (в этом отношении йодтиронины - синергисты гормоны роста; кроме того Т3 ускоряет транскрипцию гена гормона роста. У животных при дефиците Т3 клетки гипофиза теряют способность к синтезу гормона роста); очень высокие концентрации тормозят синтез белков и стимулируют катаболические процессы, показателем чего служит отрицательный азотистый баланс;
- cтимулируют синтез холестерина, но одновременно усиливают его катаболизм и выведение с желчью, что снижает холестеринемию;
- оказывают влияние на жировой обмен: повышают мобилизацию жира из депо, стимулируют липолиз, липогенез из углеводов и окисление жиров;
- стимулируют глюконеогенез и гликогенолиз, в печени повышают чувствительность клеток к действию адреналина и косвенно стимулируют мобилизацию гликогена, повышают сахар крови;
- усиливают поглощение глюкозы мышечной тканью. В физиологических концентрациях Т3 повышает чувствительность мышечных клеток к действию адреналина;
- оказывают положительный инотропный и хронотропный эффект на сердце, повышают минутный объем кровообращения и расширяют артериолы кожи,
- усиливают как резорбцию, так и синтез костной ткани,
- влияют на обмен гликозаминогликанов и протеогликанов в соединительной ткани
- стимулируют моторную функцию кишечника
- необходимы для нормального развития половых желез и продукции половых гормонов
- влияют на обмен витаминов: способствуют синтезу витамина А из провитамина и cтимулируют всасывание в кишечнике витамина B 12 и эритропоэз
Регуляция функции щитовидной железы
Скорость синтеза и секреции йодтиронинов регулируются гипоталамо-гипофизарной системой по супратироидному механизму обратной связи, а также с помощью местного интратироидного механизма. Стимулом для повышения секреции тиреолиберина и тиреотропина служит снижение концентрации йодтиронинов в крови (рис. 8).

Медиатором супратироидной регуляции является тиротропин (ТТГ) - гликопротеид, секретируемый тиротропными клетками аденогипофиза. ТТГ стимулирует гипертрофию и гиперплазию тироидного эпителия и активирует все этапы синтеза и секреции тироидных гормонов. Эффекты ТТГ обусловлены его связыванием специфическими рецепторами на поверхности фолликулярного эпителия щитовидной железы и последующей активацией фермента плазматической мембраны - аденилатциклазы.
Регуляция синтеза и секреции ТТГ осуществляется разнонаправленными влияниями на тиротрофные клетки аденогипофиза. Тиротропин-рилизинг гормон (ТРГ) - трипептид гипоталамического происхождения, стимулирует синтез и секрецию ТТГ, а тироидные гормоны ее ингибируют. Таким образом, регуляция секреции ТТГ осуществляется тироидными гормонами по механизму отрицательной обратной связи, а ТРГ определяет порог этого ингибирования.
ТРГ синтезируется в вентромедиальном отделе гипоталамуса, поступает в гипофиз по системе воротного кровоснабжения и связывается со специфическими рецепторами на мембране тиротрофа.
Прямое влияние тироидных гормонов на гипоталамическую секрецию ТРГ в настоящее время не доказано, но известно, что тироидные гормоны могут уменьшать число специфических рецепторов ТРГ на мембране тиротрофа. Эстрогены повышают чувствительность к ТРГ, а глюкокортикоиды снижают эту чувствительность.
Интратироидная регуляция функции щитовидной железы определяется содержанием органического йода, изменение внутриклеточной концентрации которого вызывает реципрокные сдвиги в активности механизма транспорта йодида в щитовидной железе, влияет на рост щитовидной железы и ее метаболизм. Эти изменения наблюдаются в отсутствии стимуляции ТТГ и поэтому являются ауторегуляторными (эффект Вольфа - Чайкова).

Введение больших доз йода может привести к блокаде органического связывания и снижению продукции тироидных гормонов. Этот эффект имеет транзиторный характер, затем наблюдается его "ускользание" и продукция тироидных гормонов возвращается к исходной.
Парафолликулярные клетки щитовидной железы вырабатывают тирокальцитонин, представляющий собой полипептид, состоящий из 32 аминокислотных остатков. Органами-мишенями для тирокальцитонина являются костная ткань (остеокласты) и почки (клетки восходящего колена петли Генле и дистальных канальцев). Под влиянием тирокальцитонина тормозится активность остеокластов в кости, что сопровождается уменьшением резорбции костей и снижением содержания кальция и фосфора в крови. Кроме того, тирокальцитонин увеличивает экскрецию почками кальция, фосфатов, хлоридов. Для рецепторов тирокальцитонина характерен принцип "снижающей регуляции", в связи с чем характерно быстрое "ускользание" тканей-мишеней из-под действия этого гормона.
Механизм клеточного действия тирокальцитонина связан с активацией системы аденилатциклаза-цАМФ. Основным регуляторным фактором секреции тирокальцитонина является повышение уровня кальция в крови (более 2,4 ммоль/л).
Парафолликулярные клетки полностью лишены зависимости от гипофиза и гипофизэктомия не нарушает их деятельности. В то же время они отчетливо реагируют на прямые симпатические (активирующие) и парасимпатические (угнетающие) импульсы.
Антигены щитовидной железы
Антигены щитовидной железы - высокомолекулярные соединения, способные специфически стимулировать иммунную систему (иммунокомпетентные лимфоидные клетки) и обеспечивать тем самым развитие иммунного ответа (выработку антител). Активация иммунной системы антигенами щитовидной железы определяется при аутоиммунных заболеваниях щитовидной железы, например, болезни Грейвса.
К наиболее значимым по сегодняшним представлениям антигенам щитовидной железы относится тиреоглобулин (ТГ), тиреоидная пероксидаза (ТПО) и рецептор к ТТГ (рТТГ). Недавно были описаны и другие антигены, которые экспрессируются в щитовидной железе (например, натрий-йодидный симпортёр и мегалин).
- Тиреоглобулин (ТГ)
[показать]
.
Тиреоглобулин (ТГ) - матрица для синтеза тиреоидных гормонов, представляет собой гликопротеид, состоящий из двух идентичных субъединиц с молекулярным весом по 330 кДа. Он синтезируется фолликулярными тироцитами и транспортируется в коллоид. В области апикальной мембраны тироцита происходит иодирование ТГ по тирозильным остаткам. Уровень иодирования содержащегося в коллоиде ТГ варьирует и по некоторым данным он в значительной мере может определять иммуногенные свойства ТГ, при этом более иодированный ТГ вероятно более иммуногенен. В небольших количествах ТГ высвобождается из ЩЖ в кровоток, где он оказывается доступным для иммунокомпетентных клеток. Иммунизация предрасположенных линий мышей при помощи ТГ может привести к развитию у них тиреоидита и к появлению антител как к их собственному ТГ, так и к другим антигенам щитовидной железы, что свидетельствует о том, что ТГ может иметь значение в патогенезе АИТ как аутоантиген. Иммунореактивность ТГ может подразумевать взаимодействие иммунной системы с его различными эпитопами, лишь часть из которых может иметь патогенетическое значение в развитии АИТ. Обычно первичное иммунное взаимодействие с патогенетически значимым эпитопом приводит к вторичным реакциям, направленным на другие эпитопы. Аналогичный феномен характерен для иммунной реакции с ТПО.
- Тиреоидная пероксидаза (ТПО)
[показать]
.
Тиреоидная пероксидаза (ТПО) - экспрессируется на апикальной поверхности тироцитов, где катализиует иодирование молекулы ТГ, кроме того, может представлять собой поверхностно-клеточный антиген, вовлекающийся в процесс комплемент-зависимой цитотоксичности. Небольшие концентрации ТПО могут быть выявлены в системном кровотоке, при этом её уровень и иммуногенные свойства оказываются значительно меньше, чем у ТГ. Тем не менее, по не вполне понятным причинам, антитела против ТПО при аутоиммунных заболеваниях щитовидной железы встречаются чаще, чем антитела против тиреоглобулина, и являются их более чувствительным маркером.
- Рецептор к ТТГ (рТТГ)
[показать]
.
Рецептор к ТТГ (рТТГ) - является членом семейства G-белок-сопряженных рецепторов. Эти рецепторы отличает наличие семи аминокислотных последовательностей, состоящих из 20–25 гидрофобных остатков, образующих б-спираль, трех вариантов экстрацеллюлярных и интрацеллюлярных петель, соединяющихся в трасмембранном регионе, а также N-терминальный экстрацеллюлярный конец и C-терминальных интацеллюлярный конец. Экстрацеллюлярный домен (ЭЦД) рТТГ включает фрагмент, связывающийся с ТТГ, а трансмембранный домен обеспечивает передачу сигнала внутрь клетки. На поверхности тироцита экспрессируется достаточно небольшое число молекул рТТГ (100–10000 молекул на клетку), обладающих высокой афинностью к Gs- и Gq-субъединицам G-белка, которые активируют соответственно аденилатциклазный и фосфолипазный каскады. Каскад аденилатциклаза-цАМФ реализует эффекты ТТГ на захват йода, синтез ТПО и ТГ, а также секрецию гормонов, тогда как каскад фосфолипазы-С стимулирует продукцию перекиси водорода, а также иодирование и синтез тиреоидных гормонов.
- [показать]
.
Натрий-йодидный симпортер (NIS) - локализуется на базолатеральной мембране тироцитов, концентрирует йод в щитовидной железе. Ген NIS у мыши состоит из 1854 нуклеотидов, которые кодируют 618-аминокислотный мембранный белок, состоящий из 12 доменов. В отличие от ТГ, ТПО и рТТГ, NIS экспрессируется не только в щитовидной железе, то есть это не специфический для щитовидной железы белок. Недавно был предпринят ряд исследований, направленных на поиск антител к NIS, которые бы нарушали его функцию. Несмотря на то, что некоторые данные подтверждают гипотезу о том, что NIS может выступать антигеном при аутоиммунных заболеваниях щитовидной железы, они достаточно противоречивы, в связи с чем, определение этих антител против NIS в клинической практике не используется.
- Мегалин
[показать]
.
Мегалин - мультилигандный рецептор, обнаруженный на апикальной поверхности эпителиальных клеток, в том числе на тироцитах, где он функционирует как внутриклетоный рецептор к тиреоглобулину (ТГ), обеспечивая внутриклеточный транспорт последнего. Как и NIS, мегалин не является специфичным для щитовидной железы белком, но антитела к нему обнаружены при её аутоиммунных заболеваниях, хотя их патогенетическое и клиническое значение остается не выясненным.
- Эндокринные железы, glandulae endocrinae. Железы, не имеющие выводных протоков.
- Щитовидная железа, glandula thyroidea. Вырабатывает гормоны тироксин и трийодтиронин, которые регулируют основной обмен. Ее патологическое увеличение называется зобом. Рис. А, Б.
- Доля (правая/левая), lobus (dexter/sinister). Лежат по обе стороны трахеи. Рис. А.
- Перешеек щитовидной железы, isthmus gl thyroideae. Соединяет правую и левую доли. Рис. А.
- [Пирамидальная доля, lobus pyramidalis]. Расположенный по средней линии тяж железистой ткани. Присутствует непостоянно. Рис. А.
- Добавочные щитовидные железы, glandulae thyroideae accessoriae. Эктопические участки ткани щитовидной железы. Например, в корне языка.
- Фиброзная капсула, capsula fibrosa. Соединительнотканная оболочка щитовидной железы.
- Строма, stroma. Соединительнотканный остов железы. Рис. В.
- Паренхима, parenchima. Образована специфическими железистыми клетками. Рис. В.
- Дольки, lobuli. Участки паренхимы, разделенные соединительной тканью. Рис. Б.
- Верхняя паращитовидная железа, glandula parathyroidea superior. Эпителиальное тело размером с чечевицу, расположенное позади щитовидной железы. Продуцирует парагормон, который регулирует обмен кальция и фосфора. Рис. Б.
- Нижняя паращитовидная железа, glandula parathyroidea inferior. Эпителиальное тело размером с чечевицу, расположенное позади щитовидной железы. Рис. Б.
- Гипофиз, hypophysis (glandula pituitaria). Расположен в турецком седле и обладает многосторонним действием. Рис. Г.
- Аденогипофиз (передняя доля), ade.nohypophysis (lobus anterior). Самая большая доля гипофиза, которая развивается из эктодермы ротовой полости (карман Ратке). Содержит функционально и гистохимические различные типы клеток. Рис. Г.
- Бугорная часть, pars tuberalis. Часть передней доли, которая окружает воронку гипофиза. Рис. Г.
- Промежуточная часть, pars intermedia Узкая часть аденогипофиза, содержащая заполненные коллоидом фолликулы Рис. Г.
- Дистальная часть, pars distalis. Передняя, самая обширная часть аденогипофиза. Рис. Г.
- [[Глоточная часть, pars pharyngea]]. Аденогипофизарная ткань в подслизистом слое глотки. Остаток кармана Ратке.
- Нейрогипофиз (задняя доля), neurohypophysis (lobus posterior). Имеет небольшие размеры, развивается из промежуточного мозга и является гормонаккумулирующей областью. Рис. Г.
- Воронка, infundibulum. Ножка, на которой расположен гипофиз. Рис. Г.
- Нервная доля, lobus nervosus. Задняя доля гипофиза. Служит для накопления гормонов. Рис. Г.
- Шишковидное тело (шишковидная железа), corpus pineale (glandula pinealis). Развивается из промежуточного мозга и лежит над пластинкой четверохолмия. Рис. Г.
- Вилочковая железа (тимус), thymus. Орган иммунной системы. Расположен позади грудины и подвергается регрессии после полового созревания. Рис. Д.
- Доля (правая/левая), lobus (dexter/sinister). Рис. Д.
- [Добавочные узелки вилочковой железы (тимуса), noduli thymici accessorii]. Диффузно расположенные неинкапсулированные лимфатические фолликулы.
- Дольки вилочковой железы, lobuli thymi. Разделены между собой перегородками соединительной ткани. Рис. Д.
- Корковое вещество вилочковой железы (тимуса), cortex thymi. Содержат большое количество лимфоцитов.
- Мозговое вещество вилочковой железы (тимуса), medulla thymi. Содержит тельца Гассаля и относительно небольшое количество лимфоцитов.
- Надпочечник, glandula suprarenalis (adrenalis). Прилежит с медиальной стороны к верхнему полюсу почки. Развивается из двух источников. Рис. Е.
- Передняя поверхность, facies anterior. Рис. Д.
- Задняя поверхность, facies posterior.
- Почечная поверхность, facies renalis. Вогнутая поверхность надпочечника, направлена вниз и латерально к верхнему полюсу почки. Рис. Е.
- Верхний край, margo superior. Разделяет переднюю и заднюю поверхности надпочечника. Рис. Е.
- Медиальный край, margo medialis. Находится между передней и задней поверхностями органа. Рис. Е.
- Ворота, hilum. Направлены вперед, вверх или вниз, содержит центральную вену. Рис. Е.
- Центральная вена, v. centralis. Выходит из ворот надпочечника. Рис. Е.
- Корковое вещество (кора), cortex Подразделяется на три зоны. Развивается из целомического эпителия. Рис. Ж.
- Мозговое вещество, medulla. Состоит из хромаффинных клеток, симпатических нейронов и венозных синусов. Развивается из клеток нейрального гребня. Рис. Ж.
- Добавочные надпочечники, glandulae suprarenales accessoriae. Эктопически расположенные участки надпочечниковой ткани.
Щитовидная железа (glandula thyroidea) - непарный орган, расположен в передней области шеи на уровне гортани и верхнего отдела трахеи. Железа состоит из двух долей - правой (lobus dexter) и левой (lobus sinister), соединенных узким перешейком. Щитовидная железа лежит довольно поверхностно. Спереди от железы, ниже подъязычной кости, находятся парные мышцы: грудино-щитовидная, грудино-подъязычная, лопаточно-подъязычная и лишь отчасти грудино-ключично-сосцевидная мышца, а также поверхностная и предтрахеальная пластинки шейной фасции.
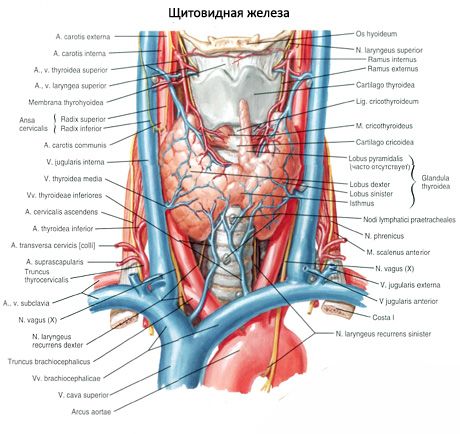

Задняя вогнутая поверхность железы охватывает спереди и с боков нижние отделы гортани и верхнюю часть трахеи. Перешеек щитовидной железы (isthmus glandulae thyroidei), соединяющий правую и левую доли, находится, как правило, на уровне II или III хряща трахеи. В редких случаях перешеек железы лежит на уровне I хряща трахеи или даже дуги перстневидного хряща. Иногда перешеек может отсутствовать, и тогда доли железы вообще не соединены друг с другом.
Верхние полюса правой и левой долей щитовидной железы располагаются несколько ниже верхнего края соответствующей пластинки щитовидного хряща гортани. Нижний полюс доли достигает уровня V-VI хряща трахеи. Заднебоковая поверхность каждой доли щитовидной железы соприкасается с гортанной частью глотки, началом пищевода и передней полуокружностью общей сонной артерии. К задней поверхности правой и левой долей щитовидной железы прилежат паращитовидные железы.
От перешейка или от одной из долей отходит кверху и располагается впереди щитовидного хряща пирамидальная доля (lobus pyramidalis), которая встречается примерно в 30 % случаев. Эта доля своей верхушкой иногда достигает тела подъязычной кости.
Поперечный размер щитовидной железы у взрослого человека достигает 50-60 мм. Продольный размер каждой доли составляет 50-80 мм. Вертикальный размер перешейка колеблется от 5 до 2,5 мм, а толщина его составляет 2-6 мм. Масса щитовидной железы у взрослых людей от 20 до 60 лет равна в среднем 16,3-18,5 г. После 50-55 лет происходит некоторое снижение объема и массы железы. Масса и объем щитовидной железы у женщин больше, чем у мужчин.
Снаружи щитовидная железа покрыта соединительнотканной оболочкой - фиброзной капсулой (capsula fibrosa), которая сращена с гортанью и трахеей. В связи с этим при движениях гортани происходит перемещение и щитовидной железы. Внутрь железы от капсулы отходят соединительнотканные перегородки - трабекулы, разделяющие ткань железы на дольки, которые состоят из фолликулов. Стенки фолликулов изнутри выстланы эпителиальными фолликулярными клетками кубической формы (тироциты), а внутри фолликулов находится густое вещество - коллоид. Коллоид содержит гормоны щитовидной железы, состоящие в основном из белков и йодсодержащих аминокислот.
Стенки каждого фолликула (их около 30 млн) образованы одним слоем тироцитов, расположенных на базальной мембране. Размеры фолликулов составляют 50-500 мкм. Форма тироцитов зависит от активности в них синтетических процессов. Чем активнее функциональное состояние тироцита, тем клетка выше. Тироциты имеют крупное ядро в центре, значительное число рибосом, хорошо развитый комплекс Гольджи, лизосомы, митохондрии и гранулы секрета в апикальной части. Апикальная поверхность тироцитов содержит микроворсинки, погруженные в коллоид, находящийся в полости фолликула.
Железистый фолликулярный эпителий щитовидной железы больше, чем другие ткани, обладает избирательной способностью к накоплению йода. В тканях щитовидной железы концентрация йода в 300 раз выше его содержания в плазме крови. Гормоны щитовидной железы (тироксин, трийодтиронин), являющиеся комплексными соединениями йодированных аминокислот с белком, могут накапливаться в коллоиде фолликулов и по мере необходимости выделяться в кровеносное русло и доставляться к органам и тканям.
Гормоны щитовидной железы
Гормоны щитовидной железы регулируют обмен веществ, увеличивают теплообмен, усиливают окислительные процессы и расходование белков, жиров и углеводов, способствуют выделению воды и калия из организма, регулируют процессы роста и развития, активируют деятельность надпочечников, половых и молочных желез, оказывают стимулирующее влияние на деятельность центральной нервной системы.
Между тироцитами на базальной мембране, а также между фолликулами располагаются парафолликулярные клетки, верхушки которых достигают просвета фолликула. Парафолликулярные клетки имеют крупное округлое ядро, большое число миофиламентов в цитоплазме, митохондрии, комплекс Гольджи, зернистую эндоплазматическую сеть. В этих клетках много гранул высокой электронной плотности диаметром около 0,15 мкм. Парафолликулярные клетки синтезируют тиреокальцитонин, являющийся антагонистом паратгормона - гормона паращитовидных желез. Тиреокальцитонин участвует в обмене кальция и фосфора, уменьшает содержание кальция в крови и задерживает выход кальция из костей.
Регуляция функции щитовидной железы обеспечивается нервной системой и тиротропным гормоном передней доли гипофиза.
Эмбриогенез щитовидной железы
Щитовидная железа развивается из эпителия передней кишки в виде непарного срединного выроста на уровне между I и II висцеральными дугами. До 4-й недели эмбрионального развития этот вырост имеет полость, в связи с чем получил название щитоязычного протока (ductus thyroglossalis). К концу 4-й недели этот проток атрофируется, а его начало остается только в виде более или менее глубокого слепого отверстия на границе корня и тела языка. Дистальный отдел протока делится на два зачатка будущих долей железы. Формирующиеся доли щитовидной железы смещаются каудально и занимают свое обычное положение. Сохранившийся дистальный отдел щитоязычного протока превращается в пирамидальную долю органа. Редуцирующиеся участки протока могут служить зачатками для образования добавочных щитовидных желез.

Сосуды и нервы щитовидной железы
К верхним полюсам правой и левой долей щитовидной железы подходят соответственно правая и левая верхние щитовидные артерии (ветви наружных сонных артерий), а к нижним полюсам этих долей - правая и левая нижние щитовидные артерии (из щитошейных стволов подключичных артерий). Ветви щитовидных артерий образуют в капсуле железы и внутри органа многочисленные анастомозы. Иногда к нижнему полюсу щитовидной железы подходит так называемая низшая щитовидная артерия, отходящая от плечеголовного ствола. Венозная кровь от щитовидной железы оттекает по верхним и средним щитовидным венам во внутреннюю яремную вену, по нижней щитовидной вене - в плечеголовную вену (или в нижний отдел внутренней яремной вены).
Лимфатические сосуды щитовидной железы впадают в щитовидные, предгортанные, пред- и паратрахеальные лимфатические узлы. Нервы щитовидной железы отходят от шейных узлов правого и левого симпатических стволов (преимущественно от среднего шейного узла, идут по ходу сосудов), а также от блуждающих нервов.
Возрастные особенности щитовидной железы
Размеры щитовидной железы у новорожденного значительно больше, чем у плода. В течение первого года жизни происходит некоторое уменьшение массы щитовидной железы, которая достигает 1,0-2,5 г. До периода полового созревания размеры и масса щитовидной железы постепенно возрастают (до 10-14 г). В период от 20 до 60 лет масса органа существенно не меняется, остается почти постоянной и равна в среднем 18 г. Некоторое уменьшение массы и размеров органа в связи с возрастной атрофией происходит в старческом возрасте, однако функция щитовидной железы в старости нередко остается ненарушенной.











